Koronarografia serca, znana również jako angiografia wieńcowa, to zaawansowana metoda diagnostyczna, uznawana za złoty standard w ocenie stanu tętnic wieńcowych, czyli naczyń krwionośnych zaopatrujących mięsień sercowy w tlen i składniki odżywcze. Zrozumienie, na czym polega koronarografia, jest ważne dla pacjentów z podejrzeniem choroby niedokrwiennej serca. Zabieg ten pozwala lekarzom nie tylko precyzyjnie zdiagnozować zwężenia lub niedrożność naczyń, ale także w wielu przypadkach podjąć natychmiastowe leczenie (rewaskularyzację).
Wskazania do koronarografii – kiedy wykonuje się zabieg?
Decyzja o skierowaniu pacjenta na koronarografię jest podejmowana na podstawie szeregu czynników klinicznych i wyników wcześniejszych badań. Procedura ta jest niezbędna do dokładnej oceny anatomii tętnic wieńcowych i zaplanowania dalszego postępowania.
Główne wskazania do przeprowadzenia badania to:
- Podejrzenie choroby wieńcowej – w przypadku pacjentów z typowymi objawami dławicy piersiowej (ból w klatce piersiowej), zwłaszcza jeśli nieinwazyjne testy wysiłkowe (jak EKG wysiłkowe czy echo serca) dają niejednoznaczne wyniki.
- Ostry zespół wieńcowy – koronarografia jest badaniem pilnym i ratującym życie w przypadku zawału serca, szczególnie z uniesieniem odcinka ST (STEMI). Pozwala na szybkie zlokalizowanie i udrożnienie zamkniętej tętnicy.
- Wstrząs kardiogenny – stan krytycznego niedokrwienia narządów, który rozwija się w ciągu pierwszych godzin od wystąpienia zawału i wymaga natychmiastowej interwencji w pracowni hemodynamicznej.
- Niestabilna dławica piersiowa – gdy objawy nasilają się, pojawiają się w spoczynku lub przy minimalnym wysiłku, co świadczy o wysokim ryzyku zawału serca.
- Zmiany graniczne w badaniach – w przypadku zwężeń rzędu 50–70% badanie pozwala na ocenę czynnościową (np. pomiar FFR), decydując o konieczności leczenia inwazyjnego.
- Ocena przed operacjami kardiochirurgicznymi – zabieg jest często wykonywany przed planowanymi operacjami na zastawkach serca lub przed wszczepieniem by-passów, aby dokładnie ocenić stan tętnic wieńcowych.
Przygotowanie do koronarografii
Prawidłowe przygotowanie do zabiegu ma fundamentalne znaczenie dla jego bezpiecznego i sprawnego przebiegu. Pacjent otrzymuje od personelu medycznego szczegółowe instrukcje dotyczące diety i leków.
Współczesne wytyczne kładą duży nacisk na odpowiednie nawodnienie pacjenta przed zabiegiem. Choć zaleca się powstrzymanie od stałych posiłków na około 6 godzin przed procedurą, picie czystej wody jest często dozwolone, a nawet wskazane do 2 godzin przed zabiegiem w celu ochrony nerek.
- Modyfikacja farmakoterapii – leki przeciwzakrzepowe (tzw. NOAC, np. rywaroksaban) odstawia się zazwyczaj na 24–48 godzin przed zabiegiem. Z kolei kwas acetylosalicylowy (aspiryna) najczęściej jest kontynuowany.
- Pacjenci z cukrzycą – szczególną uwagę zwraca się na metforminę. W przypadku obniżonej funkcji nerek (eGFR < 45 ml/min) lek ten należy odstawić na 48 godzin przed badaniem, aby uniknąć ryzyka kwasicy.
- Badania laboratoryjne – przed zabiegiem konieczne jest wykonanie podstawowych badań krwi, takich jak morfologia, parametry krzepnięcia (INR, APTT), poziom elektrolitów oraz wskaźniki funkcji nerek (kreatynina, eGFR).
- Zgłoszenie alergii – należy bezwzględnie poinformować lekarza o wszelkich znanych alergiach, zwłaszcza na jodowe środki kontrastowe, co pozwoli na zastosowanie odpowiedniej premedykacji.
Koronarografia – przebieg zabiegu krok po kroku
Sam zabieg koronarografii, choć jest procedurą inwazyjną, przeprowadzany jest w znieczuleniu miejscowym, a pacjent pozostaje przytomny i może komunikować się z zespołem medycznym. Zwykle trwa od 20 do 40 minut, jeśli ma charakter wyłącznie diagnostyczny. Lekarz ocenia stan lewej tętnicy wieńcowej (LCA) oraz prawej tętnicy wieńcowej (RCA).
- Znieczulenie i dostęp naczyniowy – lekarz znieczula miejscowo skórę, najczęściej w okolicy nadgarstka (przez tętnicę promieniową) lub rzadziej w pachwinie (przez tętnicę udową). Dostęp promieniowy jest obecnie preferowany („z wyboru”) ze względu na mniejsze ryzyko krwawienia i szybszą mobilizację pacjenta.
- Wprowadzenie cewnika – przez niewielkie nakłucie wprowadzana jest krótka rurka (tzw. koszulka naczyniowa), a następnie przez nią cienki cewnik. Pod kontrolą obrazu rentgenowskiego lekarz precyzyjnie prowadzi cewnik przez aortę aż do ujścia naczyń wieńcowych.
- Podanie kontrastu i efekt „hot flush” – gdy cewnik znajdzie się we właściwym miejscu, podawany jest środek kontrastowy. W tym momencie pacjent może odczuwać nagłą, krótkotrwałą falę ciepła rozchodzącą się po ciele – jest to normalny objaw związany z rozszerzeniem naczyń.
- Ocena i ewentualne leczenie – aparat rentgenowski rejestruje przepływ kontrastu (angiogram), uwidaczniając wszelkie zwężenia. Jeśli badanie ujawni istotne zmiany (powyżej 70% światła naczynia), procedura może płynnie przejść w fazę terapeutyczną.
Angioplastyka wieńcowa i rodzaje stentów
Jeśli podczas koronarografii zostanie zidentyfikowane krytyczne zwężenie tętnicy wieńcowej, lekarz może od razu przystąpić do jego leczenia, wykonując przezskórną interwencję wieńcową (PCI). Polega ona na wprowadzeniu balonika, który rozpręża zwężone naczynie, oraz implantacji stentu – metalowej „sprężynki” podtrzymującej ściany tętnicy.
Wybór rodzaju stentu ma kluczowe znaczenie dla dalszego leczenia farmakologicznego i rokowania pacjenta. Obecnie stosuje się głównie dwa typy stentów, które różnią się budową i właściwościami.
| Cecha | Stent Uwalniający Lek (DES) | Stent Metalowy (BMS) |
|---|---|---|
| Budowa | Metal pokryty polimerem z lekiem antyproliferacyjnym | Czysty metal bez powłoki lekowej |
| Główna zaleta | Minimalizacja ryzyka ponownego zwężenia (restenozy) | Szybsze gojenie naczynia (krótsza terapia DAPT) |
| Wymagany czas leków | Standardowo 6–12 miesięcy | Możliwe skrócenie do 1 miesiąca |
| Częstość stosowania | Złoty standard (większość pacjentów) | Marginalna (tylko przy wysokim ryzyku krwawień) |
Rekonwalescencja po koronarografii – zalecenia dla pacjenta
Okres bezpośrednio po zabiegu oraz pierwsze dni w domu wymagają przestrzegania określonych zaleceń. Przebieg rekonwalescencji zależy w dużej mierze od zastosowanego dostępu naczyniowego (ręka vs. pachwina).
- Dostęp promieniowy (nadgarstek) – na rękę zakładana jest specjalna opaska uciskowa (TR Band). Pacjent może wstać i chodzić niemal natychmiast po zabiegu, co jest ogromnym udogodnieniem. Należy oszczędzać rękę przez kilka dni.
- Dostęp udowy (pachwina) – wymaga leżenia płasko na plecach przez 6–8 godzin po zabiegu, aby zapobiec krwawieniu z tętnicy udowej. Wiąże się to z większym dyskomfortem i dłuższym unieruchomieniem.
- Podwójna terapia przeciwpłytkowa (DAPT) – po wszczepieniu stentu pacjent musi przyjmować dwa leki rozrzedzające krew (aspirynę oraz inhibitor P2Y12, np. klopidogrel). Ich samodzielne odstawienie grozi śmiertelną zakrzepicą w stencie.
- Powrót do aktywności i prowadzenie auta – zazwyczaj odradza się prowadzenie samochodu przez 24–48 godzin po zabiegu. Do pracy biurowej można wrócić po 2–3 dniach, a do fizycznej po około tygodniu (po angioplastyce).
Koronarografia – przeciwwskazania do zabiegu
Chociaż koronarografia jest procedurą powszechnie wykonywaną, istnieją pewne sytuacje, które mogą stanowić przeciwwskazania do jej przeprowadzenia. W stanach zagrożenia życia (zawał) większość przeciwwskazań względnych schodzi na dalszy plan.
- Bezwzględne przeciwwskazania – należą do nich brak świadomej zgody pacjenta na zabieg oraz sytuacje, w których potencjalne korzyści z badania nie przewyższają ryzyka.
- Względne przeciwwskazania – stany wymagające wcześniejszego ustabilizowania pacjenta, takie jak ciężka niewydolność nerek, aktywne krwawienie, ciężka niedokrwistość czy zaawansowane zaburzenia elektrolitowe (np. hipokaliemia – niski poziom potasu).
Koronarografia – ryzyko i możliwe powikłania
Koronarografia jest zabiegiem bezpiecznym, a ryzyko poważnych powikłań szacuje się na poniżej 1%. Doświadczenie zespołu wykonującego zabieg oraz nowoczesny sprzęt minimalizują to ryzyko.
- Nefropatia pokontrastowa (CI-AKI) – u osób z osłabionymi nerkami kontrast może pogorszyć ich funkcję. Kluczową metodą zapobiegania jest odpowiednie nawodnienie dożylne solą fizjologiczną przed i po zabiegu.
- Powikłania miejscowe – najczęściej występują niegroźne krwiaki w miejscu nakłucia. Rzadziej może dojść do powstania tętniaka rzekomego, co zdarza się częściej przy dostępie udowym.
- Poważne powikłania sercowo-naczyniowe – występują bardzo rzadko i obejmują zawał mięśnia sercowego, udar mózgu czy uszkodzenie ściany naczynia wieńcowego.
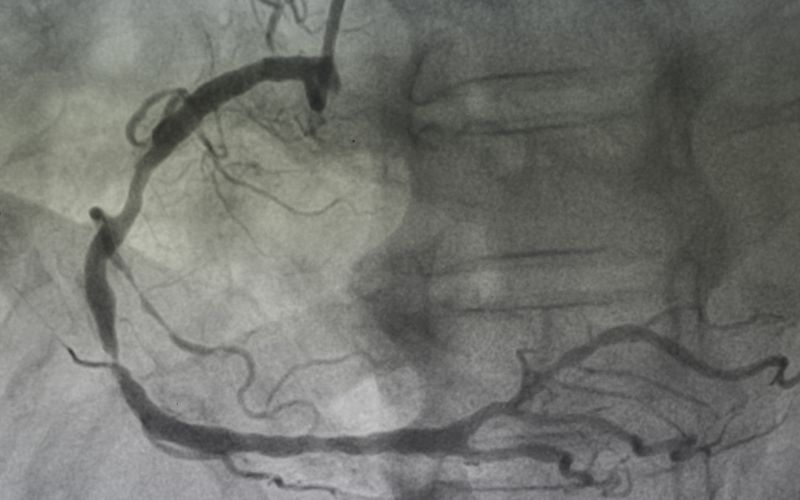
Koronarografia a inne metody diagnostyczne
Choć koronarografia jest złotym standardem, medycyna dysponuje również innymi, nieinwazyjnymi metodami oceny tętnic wieńcowych. Wybór odpowiedniej metody zależy od indywidualnej sytuacji klinicznej pacjenta.
- Tomografia komputerowa tętnic wieńcowych (angio-TK) – to szybkie badanie, które pozwala wykluczyć istotne zwężenia u pacjentów z niskim lub pośrednim ryzykiem.
- Rezonans magnetyczny serca (CMR) – doskonała metoda do oceny struktury serca i wykrywania obszarów blizn po zawale, niewykorzystująca promieniowania.
- Testy wysiłkowe (EKG, echo) – oceniają wydolność krążenia wieńcowego w sposób pośredni, badając reakcję serca na wysiłek.
Mimo dostępności metod nieinwazyjnych koronarografia pozostaje jedyną techniką umożliwiającą jednoczasowe przeprowadzenie interwencji terapeutycznej, co stanowi jej niezaprzeczalną przewagę.
Koronarografia serca – najczęściej zadawane pytania
Koronarografia serca to inwazyjne badanie diagnostyczne, uznawane za złoty standard w ocenie tętnic wieńcowych. Polega na wprowadzeniu cewnika do tętnic zasilających serce i podaniu środka kontrastowego, co pozwala uwidocznić ich kształt i drożność na obrazie rentgenowskim. Celem badania jest wykrycie zwężeń lub niedrożności.
Zabieg polega na wprowadzeniu cienkiego cewnika, zazwyczaj przez tętnicę promieniową na nadgarstku, do aorty, a następnie do ujść tętnic wieńcowych. Przez cewnik podaje się środek kontrastowy, a specjalny aparat rentgenowski (angiograf) rejestruje obraz przepływającego kontrastu. Cała procedura odbywa się w znieczuleniu miejscowym.
Tak, koronarografia jest uważana za bezpieczną procedurę, zwłaszcza gdy jest wykonywana przez doświadczony zespół. Ryzyko poważnych powikłań, takich jak zawał serca czy udar, jest bardzo niskie i wynosi poniżej 1%. Najczęstsze są łagodne powikłania miejscowe, takie jak krwiak w miejscu nakłucia.
Standardowo, po samej koronarografii diagnostycznej wykonanej z dostępu przez rękę, pacjent może zostać wypisany do domu nawet tego samego dnia. Jeśli w trakcie zabiegu wykonano angioplastykę z implantacją stentu, pobyt w szpitalu zazwyczaj wydłuża się do 24 godzin lub dłużej w celu obserwacji.
Zabieg jest wykonywany w znieczuleniu miejscowym, więc jedynym odczuwalnym momentem jest ukłucie podczas podawania znieczulenia. Pacjent może również odczuwać krótkotrwałe uderzenie gorąca (tzw. hot flush) podczas podawania kontrastu, co jest objawem normalnym. Wnętrze naczyń nie jest unerwione bólowo.
Nie zawsze. Koronarografia to badanie diagnostyczne. Jeśli jednak w jej trakcie lekarz stwierdzi istotne zwężenie (zwykle powyżej 70%), może od razu przejść do części terapeutycznej, czyli angioplastyki z implantacją stentu. Jest to częsta praktyka pozwalająca na leczenie podczas jednej procedury.
