Echokardiografia, potocznie nazywana echem serca, USG serca lub ultrasonokardiografią (UKG), jest jednym z fundamentów współczesnej diagnostyki kardiologicznej. To zaawansowana, a jednocześnie całkowicie bezpieczna i bezbolesna metoda obrazowa, która wykorzystuje fale ultradźwiękowe do tworzenia dynamicznego, ruchomego obrazu serca w czasie rzeczywistym. Dzięki swojej powszechnej dostępności i ogromnej wartości diagnostycznej stanowi kluczowe narzędzie pozwalające na precyzyjną ocenę zarówno budowy anatomicznej, jak i funkcji mechanicznej mięśnia sercowego, jego zastawek oraz dużych naczyń krwionośnych.
Zasada działania – fizyka w służbie medycyny
Podstawą badania jest zjawisko odbicia fal ultradźwiękowych o wysokiej częstotliwości (zazwyczaj 2–5 MHz). Specjalistyczna głowica przykładana do klatki piersiowej emituje i odbiera ultradźwięki, które, napotykając struktury o różnej gęstości, wracają jako echo. Komputer przetwarza te sygnały, generując na monitorze szczegółowy obraz bijącego serca, czyli echokardiogram.
Rewolucja dopplerowska – jak zobaczyć przepływ krwi?
Fundamentalnym przełomem w rozwoju echokardiografii było zintegrowanie jej z techniką dopplerowską. Wykorzystuje ona zjawisko Dopplera do pomiaru prędkości i kierunku przepływu krwi.
W badaniu z kolorowym Dopplerem przepływ jest kodowany kolorami – zazwyczaj czerwonym dla krwi płynącej w kierunku głowicy i niebieskim dla oddalającej się od niej. Pozwoliło to przekształcić echo serca z narzędzia oceniającego głównie anatomię w zaawansowaną metodę hemodynamiczną, która dostarcza informacji dostępnych dawniej jedynie podczas inwazyjnego cewnikowania serca, jak np. ocena gradientów ciśnień.
Echo serca a EKG – na czym polega różnica?
Choć oba badania są podstawą diagnostyki kardiologicznej, oceniają zupełnie inne aspekty pracy serca. EKG rejestruje aktywność elektryczną serca, diagnozując zaburzenia rytmu, podczas gdy echo serca jest badaniem obrazowym oceniającym jego budowę i mechanikę.
Wskazania do badania – kiedy lekarz zleca echo serca?
Decyzja o skierowaniu pacjenta na badanie echokardiograficzne jest podejmowana w szerokim spektrum sytuacji klinicznych, od diagnostyki niepokojących objawów po monitorowanie przewlekłych schorzeń.
Diagnostyka objawów i nieprawidłowości w badaniu fizykalnym
- Ból w klatce piersiowej – w celu oceny jego potencjalnych przyczyn kardiologicznych.
- Duszność i obniżona tolerancja wysiłku – kluczowe objawy mogące świadczyć o niewydolności serca lub wadzie zastawkowej.
- Omdlenia, zawroty głowy i kołatania serca – w poszukiwaniu poważnych chorób strukturalnych serca, które mogą być przyczyną tych dolegliwości.
- Szmer nad sercem – wysłuchany przez lekarza szmer jest najczęstszym wskazaniem do wykonania echa w celu zidentyfikowania jego przyczyny, np. wady zastawkowej.
- Obrzęki kończyn dolnych – klasyczny objaw, który może wskazywać na zastoinową niewydolność serca.
Diagnostyka i monitorowanie chorób układu krążenia
- Niewydolność serca – jest to podstawowe narzędzie do postawienia diagnozy, określenia jej przyczyny i stopnia zaawansowania oraz monitorowania odpowiedzi na leczenie.
- Choroba wieńcowa i zawał serca – badanie pozwala ocenić rozległość uszkodzenia mięśnia sercowego po zawale oraz wykryć jego powikłania.
- Wady zastawkowe serca – stanowi złoty standard w diagnostyce, ocenie zaawansowania wady i planowaniu optymalnego momentu leczenia operacyjnego.
- Nadciśnienie tętnicze – w celu oceny jego powikłań, głównie przerostu mięśnia lewej komory.
- Kardiomiopatie, choroby osierdzia i aorty – jest niezbędne do rozpoznania chorób samego mięśnia sercowego, wykrycia płynu w worku osierdziowym czy diagnostyki tętniaków.
- Nadciśnienie płucne i zatorowość płucna – pozwala ocenić wpływ tych schorzeń na prawą komorę serca.
Rodzaje badań echokardiograficznych – przegląd metod
W zależności od sytuacji klinicznej i poszukiwanej informacji diagnostycznej lekarz może zlecić jeden z kilku rodzajów badania echokardiograficznego. Proces niemal zawsze rozpoczyna się od badania przezklatkowego, a w razie potrzeby jest uzupełniany o bardziej zaawansowane techniki.
Echokardiografia przezklatkowa (TTE)
Jest to najczęściej wykonywana, podstawowa i całkowicie nieinwazyjna forma badania, w której głowicę ultrasonograficzną przykłada się bezpośrednio do klatki piersiowej.
Stanowi badanie pierwszego wyboru w niemal wszystkich wskazaniach, jednak jakość obrazu może być ograniczona u pacjentów z otyłością lub chorobami płuc.
Echokardiografia przezprzełykowa (TEE)
To badanie inwazyjne, w którym miniaturowa głowica umieszczona na końcu endoskopu jest wprowadzana do przełyku pacjenta. Dzięki bezpośredniej bliskości przełyku i serca, TEE dostarcza obrazy o znacznie wyższej rozdzielczości, omijając bariery klatki piersiowej. Wykonuje się je, gdy obraz z TTE jest niediagnostyczny lub gdy konieczna jest bardzo dokładna ocena małych struktur, np. w poszukiwaniu skrzeplin, w diagnostyce infekcyjnego zapalenia wsierdzia czy chorób aorty.
Echokardiograficzna próba obciążeniowa (stress echo)
Badanie to polega na ocenie pracy serca w spoczynku i bezpośrednio po wysiłku fizycznym lub podaniu leków symulujących wysiłek. Jego głównym celem jest diagnostyka choroby wieńcowej. Ujawnienie się zaburzeń kurczliwości serca pod wpływem obciążenia może świadczyć o niedokrwieniu spowodowanym zwężeniami w tętnicach wieńcowych.
Techniki zaawansowane i zastosowania specjalistyczne
Współczesna echokardiografia oferuje również wysoce wyspecjalizowane techniki. Echokardiografia trójwymiarowa (3D/4D) pozwala na uzyskanie realistycznych, przestrzennych obrazów serca w ruchu, co jest nieocenione w ocenie złożonych wad.
Echokardiografia z kontrastem, polegająca na dożylnym podaniu mikropęcherzyków gazu, znacząco poprawia jakość obrazowania. Do zastosowań specjalistycznych należy także echokardiografia płodowa, pozwalająca na wczesne wykrywanie wad serca u nienarodzonych dzieci.
Równie ważnym zastosowaniem jest echo serca przezklatkowe dla dzieci i młodzieży, które wymaga specjalistycznego podejścia i doświadczenia w diagnostyce wad wrodzonych.
Jak wygląda badanie? Przygotowanie i przebieg
Zrozumienie przebiegu badania i wymagań dotyczących przygotowania może znacznie zmniejszyć stres pacjenta. Różnią się one w zależności od rodzaju zleconego badania.
Przygotowanie do poszczególnych rodzajów badania
W przypadku najczęstszego badania, czyli echo serca przezklatkowego (TTE), procedura jest niezwykle prosta i nie wymaga bycia na czczo ani specjalnych przygotowań. Bardziej rygorystyczne zalecenia dotyczą badania, jakim jest echo serca przezprzełykowe (TEE), oraz próby obciążeniowej. Kluczowe informacje na temat przygotowania zostały zebrane w poniższej tabeli.
| Rodzaj badania | Posiłki i napoje | Leki | Ubiór | Dodatkowe wymagania |
|---|---|---|---|---|
| Echokardiografia Przezklatkowa (TTE) | Bez ograniczeń | Przyjąć zgodnie z zaleceniami lekarza | Wygodny, łatwy do zdjęcia od pasa w górę | Przynieść poprzednie wyniki badań |
| Echokardiografia Przezprzełykowa (TEE) | Na czczo (min. 4-6 godzin bez jedzenia i picia) | Skonsultować z lekarzem | Dowolny | Zorganizować transport powrotny; wyjąć protezy zębowe; podpisać zgodę na badanie |
| Echokardiograficzna Próba Obciążeniowa (Stress Echo) | Lekki posiłek najpóźniej na kilka godzin przed badaniem | Ściśle według zaleceń lekarza (często konieczne odstawienie niektórych leków) | Sportowy, wygodne obuwie | Brak |
Przebieg procedury
Podczas badania przezklatkowego pacjent leży na leżance, zazwyczaj na lewym boku, z rozebraną górną częścią ciała. Lekarz nanosi na skórę specjalny żel i przesuwa głowicę po klatce piersiowej, uzyskując obrazy serca. Badanie jest całkowicie bezbolesne, a cała procedura trwa zazwyczaj od 15 do 40 minut.
W przypadku badania przezprzełykowego gardło jest znieczulane, a pacjent otrzymuje dożylnie leki uspokajające, po czym lekarz delikatnie wprowadza sondę do przełyku. Próba obciążeniowa polega na wykonaniu badania TTE przed i natychmiast po wysiłku na bieżni lub podaniu leku przyspieszającego akcję serca.
Bezpieczeństwo i potencjalne ryzyko
Echokardiografia przezklatkowa jest jednym z najbezpieczniejszych badań w medycynie i nie wiąże się z żadnym ryzykiem. Badanie przezprzełykowe, jako procedura półinwazyjna, niesie ze sobą minimalne ryzyko powikłań, takich jak przejściowy ból gardła, a niezwykle rzadko uszkodzenie przełyku.
W przypadku próby obciążeniowej ryzyko związane jest z celowym obciążeniem serca, dlatego badanie to zawsze odbywa się pod ścisłym nadzorem lekarskim.
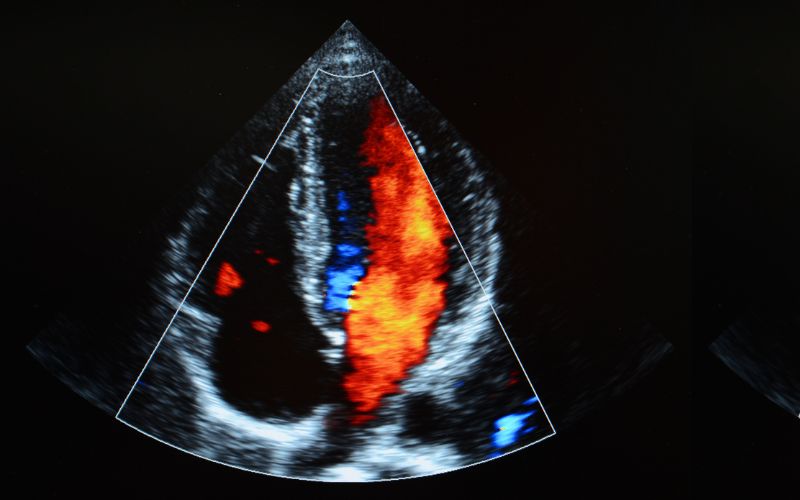
Co wykazuje echo serca – najważniejsze parametry diagnostyczne
Badanie dostarcza ogromnej ilości informacji, które są nieocenione w diagnostyce i monitorowaniu chorób układu krążenia. Echokardiografia pozwala na precyzyjną ocenę struktury, wielkości oraz funkcji jam serca, zastawek, osierdzia i dużych naczyń.
Ocena anatomii i funkcji serca
- Wymiary jam serca i grubość ścian – badanie pokazuje, czy jamy serca (przedsionki i komory) nie są powiększone oraz czy ściany mięśnia sercowego nie są patologicznie pogrubione, co może świadczyć np. o przeroście w przebiegu nadciśnienia tętniczego.
- Kurczliwość mięśnia sercowego – lekarz ocenia, czy wszystkie fragmenty serca kurczą się prawidłowo. Odcinkowe zaburzenia kurczliwości (np. akineza – brak skurczu) mogą wskazywać na bliznę po zawale serca.
- Frakcja wyrzutowa (EF) – jest to jeden z najważniejszych wskaźników globalnej funkcji skurczowej lewej komory. Prawidłowe wartości są fundamentalne dla oceny wydolności serca.
- Funkcja rozkurczowa – badanie ocenia również zdolność serca do relaksacji i prawidłowego napełniania się krwią, co jest istotne w diagnostyce niektórych typów niewydolności serca.
- Obecność płynu w worku osierdziowym – badanie pozwala szybko wykryć nawet niewielką ilość patologicznego płynu wokół serca, mogącego świadczyć o stanie zapalnym.
Ocena zastawek serca i innych patologii
- Budowa i funkcja zastawek – badanie pozwala wykryć wady wrodzone i nabyte, takie jak zwężenie (stenoza) lub niedomykalność, oraz precyzyjnie ocenić ich stopień zaawansowania.
- Wrodzone wady serca – jest to kluczowe badanie w diagnostyce nieprawidłowych połączeń między jamami serca, takich jak ubytki w przegrodzie międzyprzedszionkowej lub międzykomorowej.
- Skrzepliny i guzy – echo serca może uwidocznić obecność skrzeplin w jamach serca, które stanowią ryzyko udaru mózgu, a także bardzo rzadko występujące nowotwory serca.
Interpretacja wyniku – jak zrozumieć opis badania?
Wynik badania składa się zazwyczaj z tabeli z pomiarami oraz części opisowej, w której lekarz przedstawia wnioski diagnostyczne. Pełna interpretacja wyniku musi być zawsze dokonana przez lekarza w odniesieniu do objawów i stanu klinicznego pacjenta. Pojedynczy parametr wyrwany z kontekstu rzadko ma wartość diagnostyczną. Poniższa tabela przedstawia wybrane, kluczowe parametry i ich orientacyjne normy.
| Parametr (skrót) | Pełna nazwa | Co mierzy | Wartości prawidłowe (orientacyjne) |
|---|---|---|---|
| EF | Frakcja wyrzutowa | Wydajność pompowania krwi przez lewą komorę | >55% |
| LVEDd | Wymiar końcoworozkurczowy lewej komory | Wielkość lewej komory pod koniec napełniania | K: 38-52 mm, M: 42-58 mm |
| IVSd / PWd | Grubość przegrody międzykomorowej / ściany tylnej w rozkurczu | Grubość mięśnia lewej komory | 6-9 mm (K), 6-10 mm (M) |
| LAVI | Indeks objętości lewego przedsionka | Wielkość lewego przedsionka w odniesieniu do powierzchni ciała | ≤34 mL/m2 |
| TAPSE | Amplituda skurczowego ruchu pierścienia trójdzielnego | Funkcja skurczowa prawej komory | >17 mm |
| RVSP / PASP | Skurczowe ciśnienie w prawej komorze / tętnicy płucnej | Szacunkowe ciśnienie w krążeniu płucnym | <35-40 mmHg |
Co dalej po badaniu – dalsze postępowanie
Wynik badania echokardiograficznego jest kluczowym elementem, który kieruje dalszymi decyzjami diagnostycznymi i terapeutycznymi. Prawidłowy wynik u pacjenta z objawami jest uspokajającą informacją i skłania do poszukiwania pozasercowych przyczyn dolegliwości.
Wykrycie patologii może natomiast skutkować rozpoczęciem lub modyfikacją leczenia farmakologicznego, skierowaniem na dalsze badania (np. koronarografię) lub kwalifikacją do leczenia zabiegowego. W przypadku schorzeń przewlekłych echo serca jest idealnym narzędziem do regularnego monitorowania postępu choroby.
Echo serca – najczęściej zadawane pytania
Tak, echo serca jest fundamentalnym badaniem w diagnostyce niewydolności serca. Pozwala ocenić kluczowy parametr, jakim jest frakcja wyrzutowa lewej komory (EF), a także zwymiarować jamy serca i zidentyfikować przyczynę niewydolności, np. uszkodzenie pozawałowe czy wadę zastawkową.
Tak, choć diagnoza zapalenia mięśnia sercowego opiera się na wielu badaniach, echokardiografia może uwidocznić jego typowe objawy, takie jak globalne lub odcinkowe zaburzenia kurczliwości, pogrubienie ścian serca czy obecność płynu w worku osierdziowym.
To złożone pytanie. Echo serca nie wykryje bezpośrednio blaszek miażdżycowych w małych tętnicach wieńcowych, które zaopatrują serce w krew. Może jednak uwidocznić zaawansowaną miażdżycę w aorcie oraz, co najważniejsze, pokazać jej powikłania, takie jak uszkodzenie mięśnia sercowego po przebytym zawale (blizna, zaburzenia kurczliwości) czy niedokrwienie podczas próby obciążeniowej.
Częstotliwość badania zależy od stanu klinicznego pacjenta. U osób zdrowych nie ma potrzeby rutynowego wykonywania echa serca. Jednak u pacjentów ze zdiagnozowanymi chorobami, takimi jak wada zastawkowa, niewydolność serca czy kardiomiopatia, lekarz prowadzący ustala indywidualny harmonogram badań kontrolnych, np. co rok lub co dwa lata, aby monitorować postęp choroby.
