Nerwica serca, znana również pod historyczną nazwą zespół Da Costy lub jako astenia nerwowo-krążeniowa, stanowi modelowy przykład zaburzenia psychosomatycznego. Objawy, choć odczuwane niezwykle realnie i często mylone z zawałem, nie wynikają z organicznej choroby serca, lecz z nadmiernej aktywności autonomicznego układu nerwowego w odpowiedzi na stres i lęk. Współczesna medycyna klasyfikuje to zaburzenie najczęściej w ramach zaburzeń lękowych pod postacią somatyczną (kod F45.3 w ICD-10), podkreślając, że napięcie emocjonalne ulega „konwersji” na język ciała. Zrozumienie tego mechanizmu jest kluczowe dla postawienia trafnej diagnozy i wdrożenia skutecznego leczenia.
Nerwica serca – kogo dotyczy najczęściej?
Analiza danych epidemiologicznych pozwala wyodrębnić grupy, w których ryzyko wystąpienia nerwicy serca jest statystycznie wyższe. Statystyki jednoznacznie wskazują na przewagę kobiet, co może być powiązane z większą wrażliwością układu neuroendokrynnego oraz odmiennymi wzorcami reakcji na stres. Pierwsze objawy najczęściej pojawiają się w okresie wczesnej dorosłości.
Szczególnie narażony jest przedział wiekowy między 20. a 40. rokiem życia. Jest to czas wzmożonej aktywności, budowania kariery i stabilizacji życiowej, co naturalnie generuje wysoki poziom stresu adaptacyjnego. U kobiet obserwuje się również wzrost zachorowań w okresach przełomowych hormonalnie, takich jak menopauza. Czynniki psychospołeczne, takie jak niższy status materialny, poczucie izolacji czy wychowanie w dysfunkcyjnym środowisku, również silnie predysponują do rozwoju zaburzeń lękowych z komponentą sercową.
Szczegółowy obraz kliniczny i symptomatologia
Symptomatologia nerwicy serca jest niezwykle bogata i często naśladuje poważne stany kardiologiczne, co stanowi źródło ogromnego lęku u pacjentów. Chociaż w centrum dolegliwości znajduje się serce, szczegółowy wywiad ujawnia objawy z wielu układów, będące manifestacją systemowego pobudzenia nerwowego.
Ból w klatce piersiowej – charakterystyka
Ból jest objawem budzącym największy niepokój. W nerwicy serca posiada on jednak specyficzne cechy, które w naszej praktyce klinicznej pozwalają na wstępne odróżnienie go od bólu wieńcowego.
- Lokalizacja – ból nerwicowy jest zazwyczaj punktowy, zlokalizowany w okolicy koniuszka serca (lewa strona klatki, w okolicy brodawki sutkowej lub pod nią). Pacjent często jest w stanie wskazać bolące miejsce opuszkiem jednego palca, co jest zasadniczą różnicą w stosunku do rozlanego, zamostkowego bólu zawałowego.
- Charakter bólu – najczęściej opisywany jest jako ostre, przeszywające kłucie, porównywane do ukłucia szpilką. Rzadziej ma charakter gniecenia, a czasem pacjenci zgłaszają uczucie pieczenia, które ma podłoże w nadwrażliwości czuciowej.
- Dynamika i zależność – ból może mieć dwojaki charakter: od bardzo krótkotrwałych, sekundowych ukłuć, po przewlekły, tępy dyskomfort trwający godzinami. Co charakterystyczne, często pojawia się w spoczynku, po sytuacji stresowej, a wysiłek fizyczny paradoksalnie może go nie nasilać, a nawet łagodzić.
Palpitacje i zaburzenia rytmu
Subiektywne odczuwanie pracy własnego serca jest w nerwicy nieproporcjonalnie silne w stosunku do faktycznych zaburzeń. Pacjenci często opisują to zjawisko jako „przeskakiwanie”, „potykanie się” lub „zamieranie” serca, po którym następuje jedno silne uderzenie. Uczucia te, choć zazwyczaj odpowiadają im niegroźne hemodynamicznie skurcze dodatkowe, u osoby z lękiem wywołują panikę i wtórne przyspieszenie akcji serca (tachykardię).
Objawy oddechowe i wegetatywne
Zaburzenia wzorca oddechowego są nieodłącznym elementem obrazu nerwicy. Pacjenci skarżą się na duszność psychogenną, czyli poczucie niemożności nabrania pełnego oddechu. Szybkie, płytkie oddychanie (hiperwentylacja) prowadzi do zmian biochemicznych we krwi, powodując dalsze objawy, takie jak zawroty głowy, mroczki przed oczami, drętwienie ust i rąk (tzw. ręka położnika) oraz uczucie zbliżającego się omdlenia. Dochodzą do tego symptomy takie jak uderzenia gorąca, zlewne poty, dreszcze oraz objawy gastryczne (nudności, bóle brzucha), tworząc pełen obraz pobudzenia układu współczulnego.

Jak wygląda atak paniki w nerwicy serca?
Atak nerwicy jest doświadczeniem dramatycznym, ale jego przebieg ma charakterystyczną dynamikę. Zrozumienie jego faz pozwala pacjentowi odzyskać poczucie kontroli. Zazwyczaj atak narasta gwałtownie, osiągając apogeum w ciągu pierwszych 10 minut. To wtedy objawy takie jak kołatanie serca, ból w klatce i hiperwentylacja są najsilniejsze, a pacjentowi towarzyszy paniczna myśl o śmierci lub zawale. Następnie objawy powoli słabną, przechodząc w fazę wyczerpania, które może trwać kilka godzin i przypomina „kaca adrenalinowego”.
| Faza Ataku | Czas Trwania | Charakterystyka i Odczucia Pacjenta |
|---|---|---|
| Faza Prodromalna | Kilka minut do godzin | Narastający niepokój, „dziwne czucie” w ciele, napięcie mięśniowe, nadmierna czujność (skanowanie ciała). |
| Faza Szczytowa (Apogeum) | 0 – 10 minut | Gwałtowny wyrzut adrenaliny. Tętno >120/min, silne kołatanie, ból/kłucie w klatce, hiperwentylacja. Dominująca myśl: „Umieram”, „Mam zawał”. |
| Faza Plateau | 10 – 30 minut | Utrzymywanie się wysokiego pobudzenia, drżenie ciała, poty, zawroty głowy. Stopniowe słabnięcie najostrzejszych objawów. |
| Faza Spadkowa | 30 min – 1 godzina | Powolne wygaszanie reakcji „walcz lub uciekaj”. Tętno i oddech wracają do normy, ale pozostaje uczucie „roztrzęsienia”. |
| Faza Post-dromalna | Kilka godzin | Skrajne wyczerpanie fizyczne i psychiczne, senność, bóle mięśniowe, niechęć do aktywności. |
Diagnoza różnicowa nerwicy serca a choroby kardiologiczne
Rozpoznanie nerwicy sercowej jest diagnozą z wykluczenia. Oznacza to, że lekarz musi najpierw wykluczyć organiczne przyczyny objawów, zanim przypisze je podłożu psychogennemu. Jest to najważniejszy etap, gdyż pomyłka może być groźna – przeoczenie zawału grozi śmiercią, a błędne leczenie nerwicy jako choroby serca utrwala lęk pacjenta.
Badania diagnostyczne
W procesie diagnozy kluczowe jest wykonanie panelu badań, które pozwolą obiektywnie ocenić stan układu krążenia. W naszej klinice kładziemy nacisk na kompleksową diagnostykę, obejmującą m.in. EKG spoczynkowe, 24-godzinny monitoring Holter EKG oraz echo serca (USG). Holter jest szczególnie cenny, gdyż pozwala skorelować subiektywne skargi pacjenta (np. „zamieranie serca”) z faktycznym zapisem rytmu. Często okazuje się, że w momencie najgorszego samopoczucia zapis EKG jest prawidłowy. Badania laboratoryjne, takie jak poziom TSH, elektrolitów i glukozy, są obligatoryjne, aby wykluczyć inne schorzenia, np. nadczynność tarczycy, która doskonale imituje objawy lękowe.
Tabela porównawcza
Porównanie cech bólu w nerwicy serca i chorobie niedokrwiennej serca jest kluczowym narzędziem w diagnostyce różnicowej.
| Cecha Kliniczna | Nerwica Serca / Ból Psychogenny | Zawał Serca / Dławica Piersiowa |
|---|---|---|
| Lokalizacja | Punktowa (koniuszek serca), zmienna, często pod lewym sutkiem. | Zamostkowa, rozlana (wskazywana całą dłonią – objaw Levine’a). |
| Promieniowanie | Rzadkie lub nietypowe. | Typowe do lewego barku, ramienia, szyi, żuchwy. |
| Charakter | Kłujący, ostry, przeszywający („igła”). | Gniotący, ściskający, piekący, dławiący („słoń na klatce”). |
| Związek z wysiłkiem | Ból często w spoczynku. Wysiłek może go nie nasilać lub nawet łagodzić. | Ból wybitnie wysiłkowy, ustępuje w spoczynku. |
| Reakcja na nitroglicerynę | Brak reakcji lub efekt placebo. | Szybka ulga (w ciągu 2-5 minut). |
| Objawy towarzyszące | Hiperwentylacja, drętwienie ust/rąk, pobudzenie, płacz, lęk. | Duszność, bladość, zimne poty, nudności, wymioty. |
| Czas trwania | Sekundy (kłucia) lub godziny/dni (tępy ból). | Zwykle >20 minut w zawale, 2-15 minut w dławicy. |
Inne schorzenia imitujące nerwicę
Diagnostyka musi również uwzględniać inne potencjalne przyczyny bólu w klatce piersiowej, takie jak nerwoból międzyżebrowy (ból nasila się przy wdechu, kaszlu, skręcie tułowia) czy choroby przewodu pokarmowego (np. refluks żołądkowo-przełykowy), które mogą dawać uczucie pieczenia za mostkiem. Po wykluczeniu przyczyn somatycznych i przy obecności objawów lękowych diagnoza kieruje się w stronę zaburzeń psychogennych.
Stres i jego destrukcyjny wpływ na układ krążenia
Stres, zwłaszcza przewlekły, ma ogromny wpływ na funkcjonowanie układu krążenia, aktywując oś podwzgórze-przysadka-nadnercza (HPA) i układ współczulny. Prowadzi to do gwałtownego wyrzutu hormonów stresu: adrenaliny, noradrenaliny i kortyzolu. Hormony te, oddziałując na receptory w sercu, powodują przyspieszenie tętna, wzrost siły skurczu (odczuwany jako „walenie” serca) i podniesienie ciśnienia tętniczego. W nerwicy mechanizm ten jest uruchamiany nieadekwatnie do sytuacji, a brak fizycznego rozładowania energii sprawia, że objawy są odczuwane jako niezwykle uciążliwe.
Kluczowym mechanizmem podtrzymującym objawy jest tzw. błędne koło lęku. Niewielki bodziec somatyczny (np. dodatkowy skurcz serca) jest katastroficznie interpretowany („To zawał!”), co wywołuje lęk, a ten z kolei nasila objawy fizyczne poprzez kolejny wyrzut adrenaliny. To błędne koło potwierdza pacjentowi jego najgorsze obawy, mimo że serce jest strukturalnie zdrowe.
Psychoterapia w walce z nerwicą serca – klucz do spokoju umysłu i ciała
Psychoterapia odgrywa fundamentalną, przyczynową rolę w leczeniu nerwicy serca. Najwyższą udowodnioną skuteczność posiada terapia poznawczo-behawioralna (CBT), która pomaga w identyfikacji i zmianie katastroficznych myśli oraz nieadaptacyjnych zachowań. CBT uczy pacjenta, że objawy takie jak kołatanie serca nie są groźne, a stanowią naturalną reakcję organizmu na lęk. Proces terapeutyczny obejmuje kilka kluczowych elementów.
- Psychoedukacja – pacjent uczy się fizjologii stresu i rozumie, dlaczego jego serce bije szybko. Demitologizuje to objawy i odbiera im moc wywoływania paniki.
- Restrukturyzacja poznawcza – praca nad zmianą myśli automatycznych (np. „Serce mi kołacze, na pewno mam zawał”) na bardziej realistyczne i adaptacyjne („Serce kołacze, bo się stresuję. To nieprzyjemne, ale niegroźne”).
- Ekspozycja interoceptywna – technika polegająca na celowym wywoływaniu objawów w bezpiecznych warunkach gabinetu (np. przez szybki bieg w miejscu), aby pacjent na własnym doświadczeniu przekonał się, że te doznania nie prowadzą do katastrofy.
Inne nurty, takie jak terapia psychodynamiczna, mogą pomagać w zrozumieniu głębszych, nieświadomych przyczyn lęku. Niezależnie od nurtu, skutecznym uzupełnieniem są techniki relaksacyjne, takie jak trening oddechowy, medytacja czy mindfulness, które pomagają zredukować ogólny poziom napięcia.
Farmakologia i jej rola w terapii nerwicy serca
Farmakoterapia stanowi istotne wsparcie w leczeniu nerwicy serca, zwłaszcza w początkowej fazie lub w nasilonych przypadkach. Jej celem jest przerwanie błędnego koła lęku i złagodzenie najbardziej uciążliwych objawów somatycznych, co ułatwia pacjentowi zaangażowanie się w psychoterapię.
Zalecane grupy leków
- Beta-blokery (np. propranolol) – są często lekami „pierwszej linii obrony” w leczeniu objawowym. Zwalniając akcję serca i redukując drżenie rąk, wysyłają do mózgu sygnał zwrotny: „ciało jest spokojne”, co wtórnie obniża poziom lęku psychicznego.
- Leki przeciwdepresyjne (SSRI/SNRI) – stanowią podstawę długoterminowego leczenia zaburzeń lękowych. Ich celem jest przywrócenie równowagi neuroprzekaźników w mózgu. Efekt terapeutyczny pojawia się zazwyczaj po 2-4 tygodniach regularnego stosowania.
- Benzodiazepiny – to silne leki uspokajające, które działają natychmiastowo, przerywając atak paniki. Jednak ze względu na wysoki potencjał uzależniający, powinny być stosowane wyłącznie doraźnie („tabletka bezpieczeństwa”) i krótkoterminowo, zawsze pod ścisłą kontrolą lekarza.
- Fitoterapia – w łagodniejszych postaciach nerwicy pomocne mogą być preparaty ziołowe, takie jak melisa lekarska (działanie uspokajające) czy głóg (działanie tonizujące na serce).
Leczenie farmakologiczne zawsze powinno być prowadzone przez lekarza, najlepiej psychiatrę, po dokładnym wykluczeniu przyczyn somatycznych i dostosowaniu dawek do indywidualnych potrzeb pacjenta.
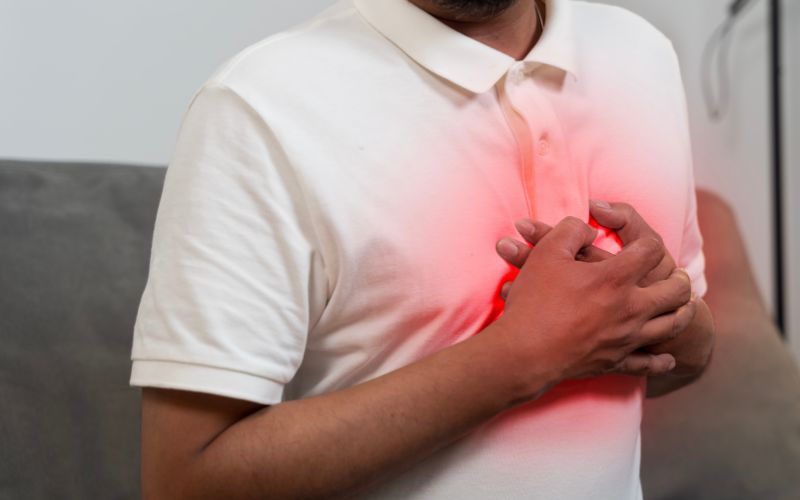
Jak uspokoić serce przy nerwicy – doraźne sposoby
Gdy dochodzi do ataku nerwicy, decydujące jest posiadanie strategii, które pozwolą szybko obniżyć pobudzenie i przerwać błędne koło lęku. Istnieją fizyczne metody stymulacji nerwu błędnego, który działa jak naturalny „hamulec” dla serca.
- Odruch nurkowania (Diving Reflex) – zanurzenie twarzy w misce z bardzo zimną wodą na kilkanaście sekund (na wstrzymanym oddechu) lub przyłożenie zimnego kompresu na czoło i oczy. Kontakt receptorów na twarzy z zimnem powoduje natychmiastowe, odruchowe zwolnienie akcji serca.
- Próba Valsalvy – polega na próbie mocnego wydmuchnięcia powietrza przy zamkniętych ustach i zaciśniętym nosie przez 10-15 sekund. Wzrost ciśnienia w klatce piersiowej stymuluje receptory, co po zwolnieniu napięcia prowadzi do zwolnienia tętna. Ta technika, znana jako próba Valsalvy, jest bezpieczna i stosowana również w medycynie ratunkowej.
- Kontrolowany oddech – kluczowe jest wydłużenie fazy wydechu. Technika 4-7-8 (wdech przez 4 sekundy, zatrzymanie na 7, wydech przez 8) aktywuje układ przywspółczulny i uspokaja organizm.
- Techniki uziemiające (grounding) – w przypadku poczucia odrealnienia, pomocne jest skupienie uwagi na zmysłach: znalezienie 5 rzeczy do zobaczenia, 4 do dotknięcia, 3 do usłyszenia itd. Pozwala to przenieść uwagę z wewnętrznych objawów na otaczający świat.
Styl życia jako klucz w zapobieganiu nawrotom nerwicy serca
Codzienny styl życia odgrywa ważną rolę w kontrolowaniu i zapobieganiu nawrotom nerwicy serca. Fundamentem profilaktyki jest redukcja stresu oraz dbałość o higienę psychiczną. Wprowadzenie prostych zmian w codziennym życiu może znacząco wpływać na zmniejszenie występowania objawów, takich jak kołatanie serca na tle nerwowym lub uczucie niepokoju w klatce piersiowej.
Redukcja stresu i techniki relaksacyjne są fundamentalnymi elementami profilaktyki nerwicy serca. Ćwiczenia oddechowe i medytacja mogą pomagać wyciszyć organizm oraz redukować poziom hormonów stresu. Relaksacja fizyczna poprzez masaże czy odpowiednie techniki oddechowe wspierają równowagę układu nerwowego, co przyczynia się do zmniejszenia objawów psychosomatycznych.
Zbilansowana dieta to kolejny istotny aspekt. Spożywanie pokarmów bogatych w węglowodany złożone pozwala na utrzymanie stabilnego poziomu serotoniny w organizmie. Regularna, umiarkowana aktywność fizyczna (ale unikanie przetrenowania) poprawia wydolność i pomaga „spalić” nadmiar hormonów stresu. Równie ważne jest wsparcie bliskich i dbanie o zdrowe relacje, które stanowią bufor chroniący przed negatywnymi skutkami stresu.
Rokowanie i podsumowanie
Nerwica serca, mimo dramatycznego przebiegu objawowego, jest schorzeniem o dobrym rokowaniu w zakresie przeżywalności – nie prowadzi do zawału ani trwałego uszkodzenia serca. Nieleczona może jednak prowadzić do znacznego upośledzenia jakości życia, unikania wielu aktywności, a nawet wtórnej depresji. Często przypominamy naszym pacjentom, że kluczem do sukcesu terapeutycznego jest akceptacja diagnozy o podłożu psychogennym po rzetelnym wykluczeniu chorób organicznych.
Zintegrowane podejście, łączące diagnostykę kardiologiczną, farmakoterapię objawową oraz psychoterapię (szczególnie poznawczo-behawioralną), pozwala większości pacjentów na całkowite ustąpienie objawów lub ich znaczną redukcję. Odzyskanie kontroli nad lękiem i ciałem jest możliwe, a wczesne podjęcie leczenia pozwala uniknąć lat cierpienia. Pamiętaj, że w razie wątpliwości i niepokojących objawów, pierwszym krokiem zawsze powinna być konsultacja z lekarzem w celu wykluczenia poważnych schorzeń.
Objawy nerwicy serca – najczęściej zadawane pytania
Główne objawy to ból w klatce piersiowej (typowo kłujący, punktowy), kołatanie i „przeskakiwanie” serca, duszność psychogenna (uczucie braku powietrza), zawroty głowy, drżenie rąk i napady paniki. Towarzyszą im często objawy ogólne, jak uderzenia gorąca, potliwość, a także lęk przed śmiercią lub zawałem.
Leczenie jest kompleksowe i obejmuje psychoterapię (zwłaszcza poznawczo-behawioralną), która leczy przyczyny, oraz farmakoterapię (np. beta-blokery, leki przeciwdepresyjne), która łagodzi objawy. Kluczowa jest również zmiana stylu życia, nauka technik relaksacyjnych oraz psychoedukacja na temat mechanizmów lęku.
Doraźnie można zastosować techniki stymulujące nerw błędny, takie jak zanurzenie twarzy w zimnej wodzie (odruch nurkowania) lub próbę Valsalvy. Pomaga również kontrolowane, wolne oddychanie (zwłaszcza długi wydech) oraz techniki uziemiające, które odwracają uwagę od objawów somatycznych.
Diagnoza nerwicy serca jest diagnozą z wykluczenia. Najpierw należy udać się do lekarza (internisty lub kardiologa), który zleci badania (EKG, Holter, echo serca, badania krwi) w celu wykluczenia organicznych chorób serca i innych schorzeń (np. tarczycy). Jeśli wyniki są prawidłowe, a objawy utrzymują się, diagnozę stawia psychiatra lub psychoterapeuta.
Atak nerwicy (atak paniki) zaczyna się gwałtownie i osiąga szczyt w ciągu ok. 10 minut. Charakteryzuje się gwałtownym przyspieszeniem akcji serca, silnym bólem lub kłuciem w klatce, dusznością, zawrotami głowy i poczuciem zbliżającej się katastrofy (śmierci, zawału). Po osiągnięciu apogeum objawy stopniowo słabną, pozostawiając uczucie skrajnego wyczerpania.
Ból w nerwicy serca jest bardzo charakterystyczny. Najczęściej jest to kłucie zlokalizowane punktowo, w okolicy koniuszka serca, czyli po lewej stronie klatki piersiowej, w okolicy lub poniżej brodawki sutkowej. Pacjenci często są w stanie wskazać to miejsce jednym palcem, w przeciwieństwie do rozlanego bólu zawałowego za mostkiem.
Termin „nerwobół serca” jest potocznym określeniem bólu w klatce piersiowej o podłożu nerwowym. Objawy są tożsame z bólem w nerwicy serca, czyli jest to ból kłujący, przeszywający, niezwiązany z wysiłkiem fizycznym. Należy go różnicować z nerwobólem międzyżebrowym, gdzie ból nasila się przy wdechu, kaszlu i dotyku, co nie jest typowe dla bólu psychogennego.
